Кахексія може супроводжувати багатьох захворювань внутрішніх органів, а іноді розвивається з вини самого пацієнта, прагне, у що б то не стало, позбутися від зайвих, на його погляд, кілограмів.
Зміст статті:
Найчастіше причиною кахексії стають важкі захворювання центральної нервової системи, ендокринних органів, а також пухлини, уявлення про яких у більшості з нас і пов’язане з різким схудненням.
Не вважаються рідкістю випадки аліментарного виснаження, пов’язаного з недостатньою кількістю їжі, що поступає, особливо в країнах з низьким рівнем економічного розвитку, населення яких не може собі дозволити якісне і достатнє харчування.
Не дивлячись на різні причини кахексії, прояви її досить стереотипні. По мірі втрати маси тіла і витрати жирових запасів для забезпечення енергетичних потреб організму, відбуваються метаболічні зміни, коли розпад речовин починає переважати над їх синтезом, виникає дефіцит мікроелементів і вітамінів, необхідних для найважливіших біохімічних процесів у клітинах, порушується електролітний склад крові і неминуче страждає функція внутрішніх органів.
На перебіг і результат цього важкого стану будуть впливати і вік пацієнта та його початковий стан, і першопричина. Зрозуміло, що при онкологічних захворюваннях протягом кахексії буде посилюватися негативним впливом пухлини, необхідністю агресивного лікування або хірургічної операції. Сама пухлина в короткий термін здатна привести до виснаження за рахунок отруєння організму продуктами свого обміну, ураження метастазами внутрішніх органів, негативного впливу на апетит або можливість природного прийому їжі. В онкології кахексія вважається чи не основним симптомом прогресуючої пухлини, який потребує кваліфікованої допомоги та становить загрозу життю пацієнта.
Причини кахексії
Причини кахексії різноманітні:
- Аліментарні фактори – недостатнє надходження поживних речовин з їжею внаслідок свідомої відмови від її прийняття, відсутність апетиту, неповноцінність раціону харчування (суворе вегетаріанство, незбалансовані односторонні дієти);
- Захворювання шлунково-кишкового тракту з порушенням всмоктування поживних речовин (стану після резекції шлунка, кишечника, пухлини, ентероколіти);
- Ендокринна патологія (гіпофункція надниркових залоз, щитовидної залози, гіпофіза);
- Онкологічні захворювання («ракова» кахексія);
- Психічні хвороби, при яких хворий відмовляється приймати їжу;
- Важкі інтоксикації, інфекції, сепсис;
- Коматозний стан;
- Опікова хвороба, тяжкі травми;
- ВІЛ-інфекція в термінальній стадії;
- Алкоголізм, наркоманія.
Згідно з причинним фактором, прийнято виділяти екзогенну кахексію, коли порушено надходження їжі ззовні, і ендогенну, що розвивається внаслідок патології внутрішніх органів.
«Ракова» кахексія зазвичай супроводжує важким стадіями перебігу злоякісної пухлини легені, органів травлення, молочної залози, головного мозку. Розвиток виснаження у хворих онкологічного профілю пов’язано з тим, що новоутворення поглинає значну кількість поживних речовин, а в кровотік виділяє токсичні продукти обміну, що отруюють організм хворого. Прогресування інтоксикації призводить до зниження апетиту аж до повної відмови від їжі, нудоті і блювоті.
2 фактора ракової кахексії — споживання пухлиною поживних речовин (а) та виділення токсичних речовин (б)
Чимале значення має і агресивне лікування, коли на тлі хіміотерапії або опромінення розпад пухлинної тканини викликає метаболічні зрушення. Особливу групу пацієнтів складають хворі на рак стравоходу, ротової порожнини, шлунка, кишечника, коли кахексія має безпосередній зв’язок з ураженням травної системи, нерідко роблять сам акт приймання їжі неможливим.
Про аліментарної кахексії говорять тоді, коли потреба в поживних речовинах не компенсується за рахунок їжі, що з’їдається. Причини можуть бути в дієтах, суворе вегетаріанство, патології травного тракту з порушенням всмоктування, пухлинах, при яких знижується апетит, хворі відчувають нудоту і відраза до їжі або виникають труднощі з її прийомом при ураженні ротової порожнини, стравоходу, гортані.
Особливим видом аліментарної кахексії вважається нервова анорексія. З недавніх пір вона одержала поширення серед молодих дівчат і жінок, що бажають, слідуючи моді на худобу, неодмінно схуднути. Виснажуючи себе дієтами, відмовляючись від прийому їжі або замінюючи її водою, свідомо викликаючи блювоту, такі пацієнтки доводять себе до стану крайнього виснаження, коли робота внутрішніх органів порушена в такій мірі, що медична допомога стає вкрай скрутній і малоефективною, тому випадки смерті від нервової анорексії періодично фіксуються.
По мірі схуднення, до бажання скинути вагу приєднується психогенний фактор, і пацієнт перестає адекватно оцінювати свій стан, продовжуючи відмова від їжі навіть тоді, коли звичний спосіб життя та самообслуговування стають важко здійсненним завданням. Хворі нервовою анорексією потребують не лише кваліфікованої допомоги з боку дієтолога, ендокринолога, гастроентеролога, але і в психотерапевтичному лікуванні.
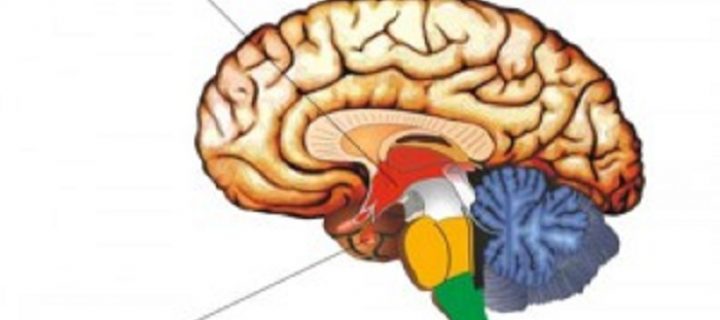
Так звана гіпофізарна кахексія виникає при патології гіпофіза, коли відбувається його загибель клітин внаслідок тромбозу живлячих судин, нейроінфекції, пухлини. Подібний стан, описане як синдром Шихена, зустрічається серед жінок в післяпологовому періоді, особливо перенесли ДВЗ-синдром, важку крововтрату, емболію навколоплідними водами. Загибель клітин передньої частки гіпофіза призводить до зниження вироблення ними гормонів, що регулюють діяльність інших периферичних залоз, тому в клінічній картині будуть переважати зниження маси тіла, нервово-вегетативні розлади, гіпотонія, порушення психіки і т. д.
Церебральна кахексія означає ураження структур головного мозку (черепно-мозкова травма, нейроінфекції, пухлини, кома), приводить до виснаження. Нерідко такий вид кахексії розвивається при патології гіпоталамуса, який не тільки регулює активність гіпофіза, але і служить важливим центром, який координує почуття голоду і насичення. Важка судинна патологія головного мозку, стареча деменція також можуть призвести до кахексії за рахунок порушення роботи мозку, психічних розладів, відмови пацієнта від прийому їжі.
Залежно від величини втрати ваги і рівня порушення обміну речовин виділяють три стадії кахексії:
- Прекахексия, коли за останні півроку хворий втратив до 5% маси тіла, у внутрішніх органах є ознаки системного запалення, пацієнт відмовляється від прийому їжі, наростають метаболічні порушення.
- Кахексія, коли втрата ваги перевищує 5% за останні півроку або у разі втрати скелетної мускулатури і/або тривалої втрати ваги більше 2%.
- Рефрактерна кахексія – виражені метаболічні розлади, різка ступінь виснаження, відсутність ефекту від лікування.
В останній стадії розвитку кахексії хворі повністю відмовляються від їжі, можливо порушення свідомості, спостерігається поліорганна недостатність, а тривалість життя при діагностованій термінальній стадії не перевищує трьох місяців.
Прояви та методи діагностики кахексії
Симптоми виснаження при онкопатології зазвичай свідчать про важкій стадії пухлини, але вже на початку розвитку раку пацієнт може помітити деяку схуднення.
По мірі втрати маси тіла, яка вважається основною ознакою наростаючою кахексії, у хворих розвиваються:
- Слабкість, швидка стомлюваність, зниження працездатності;
- Сухість шкіри, лущення, трофічні порушення, ламкість нігтів, випадання волосся, зморшкуватість шкіри і різка блідість, жовтушність;
- Психічні порушення аж до депресії, плаксивість і емоційна лабільність, сонливість вдень, безсоння вночі;
- Схильність до зниженого артеріального тиску і, як наслідок, непритомності;
- Набряклість («голодні» набряки внаслідок порушення білкового обміну);
- Часті рецидивуючі інфекційно-запальні процеси;
- Зниження лібідо, відсутність менструацій у жінок.
Оскільки головною ознакою виснаження вважають втрату ваги за рахунок підшкірного жиру і м’язової тканини, то зовнішній вигляд хворих досить характерний: зморшкувата шкіра, практично повна відсутність жирового шару, що випирають кістки скелета, можливо дифузне облисіння.
Як правило, діагноз виснаження, особливо в разі ракової патології, сумнівів не викликає вже після простого огляду та бесіди з пацієнтом, однак подальше обстеження необхідно для оцінки стану внутрішніх органів і рівня обміну з метою розробки подальшого ефективного лікування.
Зазвичай проводяться загальний і біохімічний аналізи крові, загальний аналіз сечі, дослідження електролітного складу крові, УЗД внутрішніх органів, КТ, МРТ при необхідності, гастроскопія і т. д. На допомогу онколога можуть прийти лікарі інших спеціальностей – гастроентеролог, уролог, гінеколог, невропатолог, психотерапевт та інші.
Встановивши факт наявності ракової кахексії і її ступінь, лікарі візьмуться до пошуку найбільш ефективної схеми боротьби з цим небезпечним станом.
Лікування кахексії
Лікування кахексії може представляти неймовірно складне завдання у пацієнтів онкологічного профілю. Це пов’язано не тільки з труднощами природного прийому їжі через порушення апетиту і змін в органах шлунково-кишкового тракту, але і з особливостями метаболізму ракових хворих, потребою в певних групах поживних речовин. Пацієнти, які перенесли хірургічне лікування раку, випробували операційний стрес, ще більше порушує обмінні процеси в організмі.
Як показує практика, до 20% пацієнтів із виснаженням відчували недоїдання, половина їх страждають порушеннями жирового обміну, а практично у 90% є ознаки авітамінозу. Таке спочатку тяжке порушення життєдіяльності зумовлює значні труднощі в живильному терапії і вимагає кваліфікованого підходу.
Вибір методу поповнення нестачі поживних речовин залежить від стану хворого, ступеня виснаження, функції органів травлення і здатності приймати їжу природним шляхом. Так звана нутритивная підтримка – найважливіший компонент лікування здійснюється в умовах стаціонару. Нутритивная підтримка передбачає введення поживних сумішей різними шляхами в залежності від конкретної клінічної ситуації.
Основним заходом, покликаним скорегувати обмінні порушення, вважається дієтичне харчування, яке повинен розробляти для кожного хворого лікар-дієтолог. Слід враховувати, що злоякісні пухлини призводять до значних втрат енергії та нутрієнтів і збільшують потребу в калоріях, тому харчування повинно бути висококалорійним. Повноцінне харчування здатне не тільки нормалізувати обмін, але і підвищити стійкість організму до різних інфекційних агентів і несприятливих чинників навколишнього середовища.
Харчування хворих з раковою кахексією
має певні особливості, що вимагають участі спеціаліста. Самостійно пацієнту з таким важким ускладненням не впоратися.
Оскільки більшість хворих онкологічного профілю страждають відсутністю апетиту і небажанням приймати яку-небудь їжу, то часто використовуються:
- Гіркоти, що збуджують апетит (настоянка полину, наприклад), за 10-15 хвилин до їжі;
- Прянощі і приправи, не надають подразнюючої дії на травний тракт (імбир, кориця, кмин, м’ята, перець, гірчиця тощо);
- Кисломолочні продукти, кислі соки і фрукти, мариновані овочі і навіть сухе вино або пиво, природно, в помірних кількостях.
Їжа для онкохворої повинна бути смачною і мати апетитний зовнішній вигляд. Бажано зробити атмосферу її прийому приємною для пацієнта. Обсяг порцій не повинен бути великим, оскільки у таких випадках не тільки не відбудеться її адекватного перетравлення і всмоктування, але і можлива блювота і, як наслідок, повна відмова від їжі.
При ураженні порожнини рота грибкових процесом призначаються протигрибкові препарати, полоскання розчинами антисептиків, в тому числі рослинного походження (фурацилін, ромашка, шавлія).
Адекватна нутритивная підтримка онкохворої покликана забезпечити його підвищені енерговитрати, нормалізувати функцію травної системи, масу тіла.
Нутритивная підтримка включає:
- Базисний компонент.
- Додаткові заходи.
Залежно від способу поповнення енергодефіциту нутритивная підтримка може здійснюватись природним шляхом, коли хворий сам здатний приймати необхідну їжу і поживні речовини, і штучно за допомогою повного або часткового введення харчових сумішей через зонд.
Базисна допомога покликана компенсувати потреби пацієнта в основних поживних речовинах шляхом прийому або природним шляхом, або введенням через зонд при неможливості живлення, що нерідко спостерігається у хворих з пухлинами стравоходу, шлунка, раку порожнини рота. Щоб ефект від дієтотерапії настав швидше, призначаються додаткові поживні суміші, багаті енергетично цінними компонентами.
У більшості пацієнтів є дефіцит того чи іншого мікроелементу або вітамінів, тому додаткова нутритивная підтримка передбачає їх введення у вигляді біологічно активних добавок.
Для кожного хворого лікар розраховує не тільки його потреби в енергії у відповідності з рівнем обміну і недостатністю того чи іншого речовини. Завжди враховується і стресова ситуація, пов’язана з наявністю пухлини або перенесеною операцією, що вимагає додаткового відшкодування енерговитрат.
В процесі лікування кахексії при раку хворий повинен перебувати під постійним лабораторним контролем показників крові і сечі, який дозволяє не тільки оцінити ефективність проведених заходів, але й своєчасно виявити і усунути можливі ускладнення такої терапії. Щодня проводиться огляд, вимірювання температури тіла, пульсу і артеріального тиску, щодня досліджується сеча, а аналіз крові проводиться не рідше трьох разів у тиждень. Регулярного контролю вимагають і біохімічні показники сироватки крові, адже у більшості пацієнтів страждає функція печінки та нирок, а неадекватна нутритивная терапія здатна посилити явища ниркової недостатності або електролітні порушення.
Якщо хворий не може приймати їжу, не хоче або дієти явно недостатньо для досягнення стабільного стану обміну, без додаткових заходів не обійтися. Показаннями для такої нутритивної підтримки можуть бути:
- Відсутність можливості природного прийому їжі (операції на стравоході, шлунку, неоперабельні пухлини органів травлення);
- Крайній ступінь виснаження і слабкість пацієнта;
- Зросла потреба в поживних речовинах на тлі онкопатології;
- Перенесена операція, що вимагає негайного відновлення функції шлунково-кишкового тракту.
Ентеральне харчування може здійснюватися самим хворим при прийомі їжі через рот, а можливо зондове введення через шлунковий, кишковий зонд або нориці шлунка або кишечнику, виведені в процесі операції на передню черевну стінку. Зонд може бути встановлений безпосередньо в шлунок, дванадцятипалу або початковий відділ тонкої кишки. Важливо якомога раніше забезпечити адекватне надходження їжі в шлунково-кишковий тракт, так як її відсутність призводить до атрофічних змін слизової оболонки, які спричинять надалі труднощі при переході до природного прийому їжі.
Сучасні поживні суміші для ентерального харчування містять всі необхідні компоненти: білки, жири, вуглеводи, мікроелементи і вітаміни. Їх склад і кількість розраховуються виходячи з добової потреби пацієнта, функції травної і видільної систем. При ризику розвитку інфекційних ускладнень на фоні пухлини, хіміотерапії або опромінення до складу сумішей включають імуномодулятори.
Якщо у хворого блювання, діарея або їжа не засвоюються в організмі самостійно, то показано парентеральне введення, минаючи шлунково-кишковий тракт.
Парентерально вводять різні за складом поживні суміші, але оскільки цей спосіб відшкодування енергетичних потреб не є фізіологічним і може давати ускладнення, то до нього вдаються тільки при наявності серйозних показань.
В більшості випадків для досягнення найкращого ефекту в найкоротші терміни проводять поєднання різних способів введення нутрієнтів.
Суміші для парентерального харчування включають:
- Вуглеводи (20-30% розчин глюкози вважається оптимальним);
- Ліпідні емульсії (липофундин);
- Амінокислоти для забезпечення білкових потреб (инфезол, неонутрин). Від внутрішньовенного введення гідролізатів білків фахівці відмовилися через небезпеку ускладнень, але при ентеральному харчуванні вони цілком можуть використовуватися.
Медикаментозна терапія пухлинної кахексії включає:
- Призначення анаболічних стероїдів, підсилюють обмінні процеси (ретаболіл, неробол, мегейс), преднізолону та дексаметазону, що підвищують апетит;
- Застосування ферментів, поліпшують засвоєння поживних речовин (панкреатин, холензим), жовчогінних препаратів;
- Корекцію водно-електролітних порушень (інфузійна терапія, сечогінні препарати, кальцитрин, клодронат при гіперкальціємії, препарати кальцію при гіпокальціємії, розчин гідрокарбонату натрію при гіперкаліємії і ацидозі тощо);
- Введення нейролептиків і антидепресантів при порушеннях психо-емоційної сфери;
- Вітаміни, особливо аскорбінову кислоту, вітаміни групи В, а також речовини адаптогенної дії (женьшень, елеутерокок);
- При інфекційно-запальних ускладненнях обов’язкова антибіотикотерапія препаратами широкого спектру дії, противірусні та протигрибкові засоби;
- Адекватне знеболення, особливо некурабельним хворим.
У розробці схеми нутритивної підтримки беруть участь дієтолог, хірург, онколог, трансфузіолог і клінічний фармаколог, що володіє інформацією про поживних сумішах і способи їх застосування. На всіх етапах лікування кахексії при онкологічних захворюваннях проводиться ретельний клініко-лабораторний контроль стану пацієнта, складу крові та сечі, рівня обмінних процесів і динамічний аналіз ефективності лікування.
Крім медичних заходів, спрямованих на відновлення обміну та ліквідацію кахексії, важливе значення має і спосіб життя: прогулянки на свіжому повітрі, посильна фізична активність, спілкування з близькими, заняття улюбленою справою, хобі.