Чомусь всі думають, що онкоцитология стосується виключно жіночої статевої сфери (шийка матки, цервікальний канал). Напевно, це відбувається тому, що стан шийки матки є предметом повсякденного вивчення будь-якого лікаря-цитолога, тоді як мазок на онкоцитологію можна нанести на скло після зіскрібка або тонкоголкової аспіраційної біопсії (ТАБ) з інших місць. Крім цього, можна зробити мазки-відбитки слизової гортані, носоглотки, шкіри (меланома), м’яких тканин. В принципі, при підозрі на онкологічний процес матеріал на дослідження можна отримати з будь-якого місця, щоправда, різними методами.
Зміст статті:
- Онкоцитология
- Цитологія та гістологія — одна наука чи різні?
- Гінекологічна онкоцитология (шийки матки)
- Питання цервікального канцерогенезу
- Вірус папіломи людини
- Дисплазія
- Запалення
Наприклад, за допомогою тонкоголкової аспіраційної біопсії. Найчастіше так чинять, якщо є сумніви щодо здоров’я молочної або щитовидної залози, де цитологічна діагностика відіграє головну роль, адже гістологічна верифікація передбачена тільки під час оперативного втручання (термінова гістологія) і після видалення органу.
Онкоцитология
Онкоцитология передбачає мікроскопічний аналіз (вивчення клітинного складу і стану органоїдів клітин) матеріалу, підозрілого щодо онкологічного процесу і узятого з будь-якого доступного місця.
У зв’язку з цим, пацієнтів не повинні дивувати мазок на онкоцитологію, приготовлені не тільки з зіскрібків жіночих статевих органів, але і тонкоголкова аспіраційна біопсія (ТАБ):
- Збільшених регіонарних лімфовузлів (рак гортані, порожнини носа та придаткових пазух, слинних залоз, рак статевого члена, пухлини ока та ін);
- Пухлини підшлункової залози, печінки, жовчного міхура та позапечінкових жовчних проток;
- Ущільнень та вузлів молочної та щитовидної залоз.
Виявлення і встановлення діагнозу злоякісного новоутворення м’яких тканин, шкіри, губ, слизових порожнини рота і носа, раку прямої або ободової кишки, пухлин кісток нерідко починається з дослідження мазків-відбитків. А потім додається ТАБ змінених лімфовузлів та/або гістологічна діагностика (гістологія). Наприклад, при підозрі на пухлини прямої або ободової кишки цитологія є першим етапом діагностики, але ніяк не зможе замінити гістологію.
Слід зазначити, що деякі органи не піддаються гістологічного аналізу аж до операції, адже не можна відрізати шматочок тканини в молочній або щитовидної залозі і відправити на дослідження. У подібних випадках – основна надія на цитологію і тут важливо не помилитися і не створити ризик видалення органу, який можна було врятувати іншими методами.
Мазок на онкоцитологію при профілактичному гінекологічному огляді або з метою виявлення онкологічної патології (плоскоклітинний рак вульви, шийки матки і піхви) забирає лікар-гінеколог або акушерка, наносить на предметне скло і передає його в цитологічну лабораторію для фарбування (по Романовському-Гімзе, Паппенгейму, Папаніколау) і дослідження. На підготовку препарату піде не більше години (мазок для початку потрібно висушити, а потім фарбувати). Перегляд також займе не більше часу, якщо препарати якісні. Словом, для цитології потрібні скла, підготовлена заздалегідь фарба, иммерсионное масло, хороший мікроскоп, очі і знання лікаря.

Аналіз виробляє лікар-цитолог, але в інших випадках мазки при проведенні скринінгу після профоглядів, довіряються досвідченому лаборанту, який добре знайомий з варіантами норми (норма – цитограма без особливостей). Однак найменший сумнів є підставою для передачі мазка лікаря, який і прийме остаточне рішення (направить до фахівця, запропонує гістологічне дослідження, якщо це можливо). До гінекологічним мазкам на онкоцитологію ми повернемося трохи нижче, а поки хочеться познайомити читача, що таке онкоцитология взагалі і чим вона відрізняється від гістології.
Цитологія та гістологія — одна наука чи різні?
У чому ж різниця між цитологией і гистологией? Це питання хочеться підняти в зв’язку з тим, що багато людей немедичних професій не бачать відмінностей між цими двома напрямками і вважають цитологічну діагностику розділом, що входять в гістологічний аналіз.
Цитограма показує будову і стан клітини та її органоїдів. Клінічна цитологія (і її важлива гілка – онкоцитология) являє собою один з розділів клінічної лабораторної діагностики, спрямований на пошук патологічних процесів, в тому числі, і пухлинних, що змінюють стан клітин. Для оцінки цитологічного препарату існує спеціальна схема, якої дотримується лікар:
- Фон мазка;
- Оцінка стану клітин і цитоплазми;
- Розрахунок ядерно-плазматического індексу (ЯЦИ);
- Стан ядра (форма, розмір, стан ядерної мембрани і хроматину, наявність і характеристика ядерець);
- Наявність мітозів і висота мітотичної активності.
Цитологія буває двох видів:
- Просте цитологічне дослідження, що включає взяття мазка, нанесення його на предметне скло, висушування та фарбування по Романовському, Паппенгейму або Папаніколау (залежить від барвників і методів, що використовуються лабораторією) і перегляд мазка під мікроскопом спочатку при малому (х400), а потім при великому збільшенні (х1000) з иммерсией;
- Рідинна онкоцитология, що відкриває нові перспективи, дозволяє лікарю найбільш точно визначити стан клітини, її ядра і цитоплазми. Рідинна онкоцитология – це, насамперед, застосування сучасного високотехнологічного обладнання (Cytospin) для виділення, рівномірного розподілу клітин на склі, збереження їх структури, що забезпечує лікаря легку ідентифікацію клітинного матеріалу після фарбування мікропрепаратів у спеціальних автоматичних апаратах. Рідинна онкоцитология, безсумнівно, дає досить високу достовірність і точність результатів, однак помітно підвищує собівартість цитологічного аналізу.
Онкоцитологическую діагностику проводить лікар-цитолог і, зрозуміло, для того щоб все це побачити, він застосовує иммерсию і велике збільшення мікроскопа, інакше зміни, що відбуваються в ядрі помітити просто неможливо. Описуючи мазок, встановлюючи його тип (простий, запальний, реактивний) лікар одночасно проводить розшифровку мазка. Зважаючи на те, що цитологія має більше описовий характер, чим встановлює точний діагноз, лікар може дозволити собі написати діагноз під знаком питання (в гістології подібне не прийнято, патологоанатом дає однозначну відповідь).
Що стосується гістології, то ця наука вивчає тканини, які при підготовці препаратів (біопсія, аутопсія) розсічені на тонкі шари з допомогою спеціального обладнання – микротома.
Підготовка гістологічного препарату (фіксація, проводка, заливка, різання, фарбування) – процес досить трудомісткий, вимагає не тільки високої кваліфікації лаборанта, але і тривалого часу. Гістологію (серію препаратів) «переглядають» лікарі-патологоанатоми і встановлюють остаточний діагноз. В даний час на зміну традиційної гістології все частіше приходить нове, більш прогресивне напрям – імуногістохімія, яке розширює можливості гистопатологического мікроскопічного вивчення уражених тканин.
Гінекологічна онкоцитология (шийки матки)
Взяття мазка при гінекологічному огляді проводиться за допомогою цитощетки, а потім матеріал поміщають на скло (для рідинної онкоцитологии використовується знімна цитощетка, яка разом з матеріалом занурюється у флакончик із спеціальним середовищем). Онкоцитология шийки матки, як правило, одним мазком (піхвова частина шийки матки) не обмежується, оскільки існує необхідність дослідження шийкового епітелію (цервікального) каналу. Це відбувається тому, що найбільш проблемною областю щодо онкологічного процесу є зона стику (зона трансформації) — місце переходу багатошарового плоского епітелію вагінальної частини шийки матки (ектоцервикс) в одношаровий призматичний (циліндричний) епітелій цервікального каналу (ендоцервикс). Безумовно, «ляпати» обидва мазка на одне скло при діагностиці неприпустимо (подібне можливе тільки при профогляді), адже вони можуть перемішатися і мазок виявиться неадекватним.
У мазку із шийки матки молодої здорової жінки можна побачити клітини поверхневого і проміжного шару (у різних співвідношеннях) неороговевающего четирехслойного плоского епітелію, що росте від базальної клітини, яка в нормі знаходиться глибоко і в мазок не потрапляє, а також клітини призматичного епітелію шийкового каналу.
Диференціювання і дозрівання епітеліальних шарів відбувається під впливом статевих гормонів (I фаза циклу – естрогени, II фаза – прогестерон), тому мазки у здорових жінок в різні фази менструального циклу відрізняються. Також вони відрізняються при вагітності, в перед — та постменопаузі, після променевого та хіміотерапевтичного впливу. Наприклад, наявність у мазку літньої жінки більше 10% поверхневих клітин змушує насторожитися, адже їх поява, крім запалення, лейкоплакії, вагінального дерматозу, може свідчити про розвиток пухлини статевих органів, молочної залози, наднирників. Ось тому в напрямку на мазок на онкоцитологію завжди вказується:
- Вік жінки;
- Фаза циклу чи термін вагітності;
- Наявність внутрішньоматкової спіралі;
- Гінекологічні операції (видалення матки, яєчників);
- Променеве та хіміотерапевтичне лікування (реакція епітелію на дані види лікувального впливу).
При необхідності (якщо гормональний тип мазка не відповідає віку і клінічним даним) з вагінальним препаратів лікар проводить гормональну оцінку.
Питання цервікального канцерогенезу
Вірус папіломи людини
Питання цервікального канцерогенезу нерідко пов’язують з проникненням в організм хронічної резистентної інфекції типу вірусу папіломи людини (ВПЛ) високого ризику. Вірус папіломи людини (ВПЛ) можна виявити лише за непрямими ознаками (койлоцити, багатоядерні клітини, паракератоз) та й то, після того, як вірус активізувався, вийшов з ядра базальної клітини перехідної зони в її цитоплазму і «переселився» у більш поверхневі епітеліальні шари. Висновок «епітелій слизової оболонки з ознаками папіломовірусною інфекції» варте особливої уваги, адже ВПЛ, до пори до часу «сидячи тихо», може призвести до розвитку передракового, а потім і злоякісного процесу.
Таким чином, виявлення і вивчення даного ДНКового вірусу дуже важливо в онкоцитологии, оскільки він відноситься до факторів злоякісної трансформації клітин багатошарового плоского епітелію в передрак шийки матки – дисплазію (CIN), неінвазивний рак in situ і, нарешті, в інвазивні пухлинні захворювання.
На жаль, в мазок на онкоцитологію у жінок без дисплазії, але з ВПЛ високого ризику, виявлення небезпечного вірусу не досягає і 10%. Правда, з дисплазією цей показник збільшується до 72%.
Слід зазначити, що ознаки ВПЛ-інфекції в мазку найбільш помітні при дисплазії легкого та помірного ступеня, але практично не проявляються при важкому ступені CIN, тому для ідентифікації вірусу потрібні інші методи дослідження.
Дисплазія
Цитологічний діагноз дисплазії (CIN I, II, III) або рак in situ вже вважають поганою онкоцитологией (термін не зовсім коректний, більш правильно — «погана цитограма»).
Дисплазія — морфологічне поняття. Його сутність зводиться до порушення нормального нашарування в багатошаровому плоскому епітелії та виходу на різних рівнях пласта клітин типу базальних і парабазальних (клітини нижніх шарів, не з’являються в мазку молодої здорової жінки в нормі) з характерними змінами ядра і високої мітотичної активністю.
Залежно від глибини ураження розрізняють слабку (CIN I), помірну (CIN II), важку (CIN III) ступінь дисплазії. Від важкої дисплазії в мазок на онкоцитологію практично неможливо відрізнити преінвазивну форму раку (рак in situ). Рак, який не покинув межі базального шару (cr in situ) буває важко диференціювати від CIN III і при гістологічному аналізі, зате патологоанатом завжди бачить інвазію, якщо вона є і фрагмент шийки, в якому вона відбувається, потрапив в препарат. При виявленні ступеня дисплазії лікар-цитолог бере за основу наступні критерії:
- Слабку ступінь (CIN I) ставить у разі виявлення в мазках молодої здорової жінки 1/3 клітин базального типу при відсутності ознак запалення. Зрозуміло, слабка дисплазія відразу в злоякісну пухлину не переросте, але у 10 % пацієнток менш чим за 10 років дійде до тяжкого ступеня та у 1% трансформується в інвазивний рак. Якщо все ж мають місце ознаки запалення, то при розшифровці мазка лікар зазначає: «Запальний тип мазка, дискаріоз (зміни в ядрі)»;
- Помірну ступінь дисплазії (2/3 поля включена клітинами базального шару) слід відрізняти від цитологічної картини в менопаузі (для виключення гіпердіагностики CIN II), але з іншого боку виявлення таких клітин з дискариозом в репродуктивному віці дає всі підстави поставити діагноз: CIN II або написати: «Знайдені зміни відповідають помірної дисплазії». Така дисплазія вже у 5% випадків переростає в інвазивний рак;
- Онкоцитология шийки матки добре вловлює виражену (важку) ступінь дисплазії. Лікар в даному разі пише ствердно (CIN III) і в терміновому порядку відправляє жінку для подальшого обстеження і лікування (ризик розвитку раку при подібних обставинах становить 12%).
Онкоцитология шийки матки показує не тільки запальний процес і диспластичні зміни багатошарового плоского епітелію. За допомогою цитологічного аналізу можливе виявлення інших неопластичних процесів і злоякісних пухлин даної області (плоскоклітинний рак, залозиста гіперплазія з атипією за типом дисплазії I, II, III, аденокарцинома шийки матки різного ступеня диференціювання, лейомиосаркома тощо), причому за статистикою збіг цитологічної розшифровки мазка і висновків гістології наголошується в 96% випадків.
Запалення
Хоча завданням цитолога не є перегляд мазка на флору, тим не менш, лікар звертає на неї увагу, оскільки флора нерідко пояснює причину запалення і реактивних змін епітелію. Запальний процес у шийці матки може викликатися будь мікрофлорою, тому розрізняють неспецифічне і специфічне запалення.
Неспецифічне запалення буває:
- Гострим (до 10 днів) – для мазка характерно присутність великої кількості нейтрофільних лейкоцитів;
- Підгострим і хронічним, коли в мазку, крім лейкоцитів, з’являються лімфоцити, гістіоцити, макрофаги, в тому числі, багатоядерні. При цьому слід зауважити, що просто скупчення лейкоцитів не можна сприймати, як запалення.
Цитологічна картина специфічного запалення визначається впливом специфічних збудників, які потрапили в організм та почали свій розвиток в статевих органах нового господаря. Це можуть бути:
- Туберкульозна паличка (в мазку – епителиоидние клітини, клітини Пирогова-Лангерганса, казеозні некротичні маси);
- Трихомонади (дистрофічні зміни і розпушення багатошарового плоского епітелію, інфільтрація його лейкоцитами). Діагноз трихомонадного кольпіту ставиться тільки в разі виявлення в мазку самих винуватців запалення – трихомонад;
- Сапрофитние гриби роду Candida, що викликають грибкові ураження, які в народі називають молочницею;
- Гонококи, являющися причиною гонореї. В мазку – безліч лейкоцитів, симптом «мовчання» (важко знайти хоч якусь флору), зате як поза клітинами, так і всередині їх, а також в лейкоцитах явно проглядаються схожі на кавові зерна диплококки;
- Хламідії, які викликають уретрити, цервіцити, запалення тазових органів. Саму хламідію цитолог в мазку не бачить, проте визначає присутність внутрішньоклітинного паразита наявністю в епітеліальних клітинах специфічних для даного збудника включень, званих тільцями Гальберштедтера-Провачека (тільця «Р-П»);
- Герпетична інфекція. Вона в цитологічному препараті може симулювати диспластичні та онкологічні процеси – характерне для герпесу зміна клітин (багато ядер, розпливчастий хроматин) нерідко лякає недосвідчених цитологов, які відразу починають підозрювати злоякісний процес. Подібна цитограма у вагітних змушує провести додаткові дослідження і є підставою для проведення кесаревого розтину (щоб уникнути генералізованої форми герпетичної інфекції у новонароджених).
Таким чином, запалення може бути викликане присутністю різних збудників бактеріальної та вірусної природи, якої нараховується близько 40 видів (в якості прикладу вище приведені лише деякі з них).
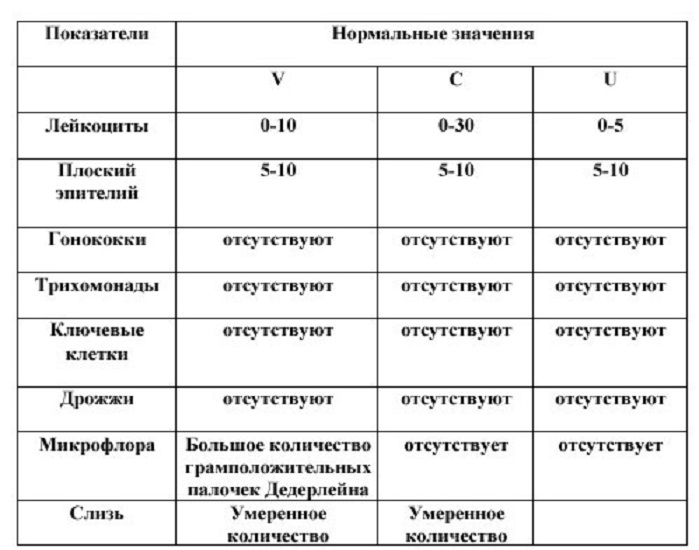
таблиця: норми результатів мазка для жінок, V — матеріал з піхви, C — цервікального каналу шийки матки), U — уретри
Що стосується умовно-патогенної бактеріальної флори і лейкоцитів, то тут вся справа – в їх кількості в кожну фазу циклу. Наприклад, якщо цитолог явно бачить запальний тип мазка, а цикл підходить до кінця або тільки почався, то наявність великої кількості лейкоцитів ніяк не можна розглядати, як ознака запалення, адже мазок взято з нестерильной зони і подібна реактивність лише свідчить, що скоро почнуться місячні (або тільки закінчилися). Така ж картина спостерігається в період овуляції, коли відходить слизова пробка (лейкоцитів багато, але вони маленькі, темненькі, занурені у слиз). Однак при істинно атрофічному мазку, який характерний для жінок похилого віку, присутність великої кількості поверхневих клітин і навіть нечисленної флори вже вказує на запальний процес.